Как проводится диагностика рака печени? Можно ли выявить болезнь на ранних стадиях? Узнайте, попадаете ли вы в группу риска и нужны ли обследования. Читайте об этом в нашей статье и пройдите короткий тест.
Почему важно проходить диагностику рака печени
Чем раньше обнаружено злокачественное новообразование, тем выше вероятность излечения. Если диагноз рака печени поставлен, когда размер опухоли не превышает 2 см, пятилетняя выживаемость после лечения достигает 80–90 %, при размере опухоли до 5 см — 70 %1. После того как рак распространится на сосуды или близлежащие лимфоузлы, выживаемость в течение года составляет лишь 25 %1. Однако в России на 1–2 стадиях заболевания (когда размер новообразования менее 5 см) выявляется лишь 14,2 % случаев гепатоцеллюлярного рака2. И не более 7 % случаев выявлено активно2, то есть обследование было проведено по инициативе врача, заподозрившего неладное. Получается, что в ситуации с раком печени забота о раннем выявлении возможных проблем целиком ложится на плечи пациента. Впрочем, на фоне абсолютно здорового органа возникает не более 10 % случаев гепатоцеллюлярной карциномы3.

Кому необходима диагностика рака печени
Есть несколько групп риска рака печени. Регулярный скрининг (обследование) необходим в следующих ситуациях3:
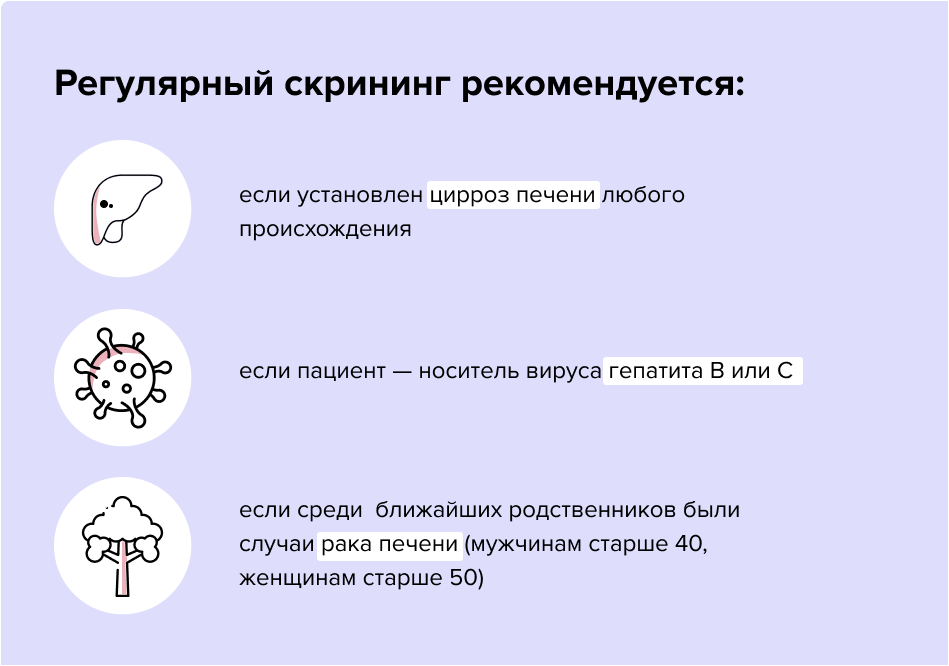
Людям, входящим в эти группы, нужно проходить скрининговые обследования каждые полгода.

Более подробно о факторах риска развития рака печени написано в этой статье.
Вы можете пройти короткое тестирование и узнать, находитесь ли вы в группе риска.
Как проводится диагностика рака печени
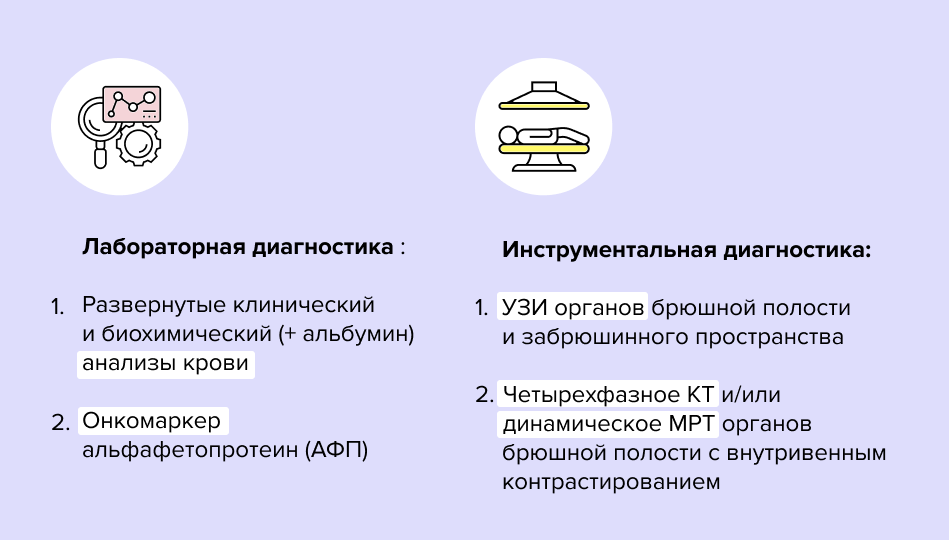
В качестве скрининга гепатоцеллюлярного рака обычно делают УЗИ печени и анализ крови на уровень альфа-фетопротеина (АФП).
УЗИ позволяет обнаружить объемное образование — очаг опухоли в тканях органа. Альфафетопротеин — это белок, который в норме вырабатывают некоторые клетки у беременных, у плода, а также быстро делящиеся клетки печени6. Его уровень может быть повышен при заболеваниях печени, например вирусных гепатитах и пр. В нормальных условиях этот показатель высок в период внутриутробного развития, когда идет активное размножение и рост всех клеток. У взрослых же он довольно низок, за исключением периода беременности7. При скрининговых исследованиях считается диагностически значимым уровень АФП в крови выше 100 нг/мл либо рост не менее чем на 7 нг/мл в месяц по результатам трех последовательных измерений3.
В этом случае врач может назначить дополнительные обследования.
Если специалист видит необходимость в более тщательном исследовании состояния печени, он может порекомендовать следующее:
- клинический анализ крови с подсчетом количества тромбоцитов;
- биохимический анализ крови с определением уровня альбуминов и электролитов;
- коагулограмму (изучение состояния свертывающей системы крови).
Более подробное представление о структуре печени может дать мультифазная контрастная КТ или МРТ с внутривенным контрастированием.
Если после этих обследований в печени обнаруживается подозрительное образование, врач-онколог рекомендует биопсию органа — забор тканей и последующее изучение их строения под микроскопом.
НИЧТО В ДАННЫХ МАТЕРИАЛАХ, ВКЛЮЧАЯ РЕЗУЛЬТАТЫ ПРОХОЖДЕНИЯ ТЕСТА НА ПРИНАДЛЕЖНОСТЬ К ГРУППЕ РИСКА, НЕ ДОЛЖНО ВОСПРИНИМАТЬСЯ КАК ЗАМЕНА КОНСУЛЬТАЦИИ ВАШЕГО ЛЕЧАЩЕГО ВРАЧА.
M-RU-00001746 июль 2023
- Бредер В.В., Лактионов К.П. Гепатоцеллюлярный рак промежуточной стадии. BCLC B – официальные рекомендации, как стратегия базисного лечения и точка отсчета в оценке эффективности новых подходов. Злокачественные опухоли. 2016;4(1):29–35.
- Каприн А. Д., Старинский В. В., Шахзадова А. О. Состояние онкологической помощи населению России в 2021 году. − М.: МНИОИ им. П. А. Герцена − филиал ФГБУ «НМИЦ радиологии» Минздрава России, 2022. − илл. – 239 с. ISBN 978-5-85502-275-9
- Бредер В. В., Базин И. С., Балахнин П. В., Виршке Э. Р., Косырев В. Ю., Ледин Е. В. и соавт. Практические рекомендации по лекарственному лечению больных злокачественными опухолями печени и желчевыводящей системы. Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2022 (том 12 ). 467–529.
- Chedid MF, Kruel CRP, Pinto MA et aI. HEPATOCELLULAR CARCINOMA: DIAGNOSIS AND OPERATIVE MANAGEMENT. Arq Bras Cir Dig. 2017;30(4):272–278.
- European Association for the Study of the Liver. Electronic address: easloffice@easloffice.eu; European Association for the Study of the Liver. EASL Clinical Practice Guidelines: Management of hepatocellular carcinoma. J Hepatol. 2018 Jul;69(1):182-236. doi: 10.1016/j.jhep.2018.03.019. Epub 2018 Apr 5. Erratum in: J Hepatol. 2019 Apr;70(4):817. PMID: 29628281.
- Abelev GI. Production of embryonal serum alpha-globulin by hepatomas: review of experimental and clinical data. Cancer Res. 1968 Jul;28(7):1344-50. PMID: 4174340.
- Tsuchiya N, Sawada Y, Endo I, Saito K, Uemura Y, Nakatsura T. Biomarkers for the early diagnosis of hepatocellular carcinoma. World J Gastroenterol. 2015 Oct 7;21(37):10573-83. doi: 10.3748/wjg.v21.i37.10573. PMID: 26457017; PMCID: PMC4588079.