Противоопухолевая лекарственная терапия — один из основных методов лечения в современной онкологии. Это собирательное понятие объединяет классическую химиотерапию, таргетную и иммунотерапию, а также поддерживающее лечение, повышающее их эффективность.
Объясняем, как подбираются и назначаются основные противоопухолевые лекарства, почему одни препараты принимают курсами, а другие — длительно и на постоянной основе.
Классическая химиотерапия
Химиотерапия — проверенный временем и самый часто используемый подход в онкологии. Химиопрепараты подавляют размножение активно делящихся опухолевых клеток. Но одновременно такие лекарства действуют и на здоровые клетки, которые также активно делятся: клетки костного мозга, слизистых оболочек, волосяных луковиц, мужской репродуктивной системы.
Длительность, или, на медицинском языке, режим, химиотерапии зависит от многих факторов: стадии и агрессивности онкозаболевания, общего состояния пациента, чувствительности опухоли к химиопрепаратам, а также цели терапии — излечение, уменьшение размеров опухоли или ликвидация симптомов.
Обычно курс химиотерапии проводится циклами, количество которых определяют индивидуально: обычно их 4–8. Цикл химиотерапии — период времени с первого дня введения химиопрепаратов до планируемого первого дня следующего цикла.
Цикл химиотерапии включает в себя дни введения препаратов и плановый перерыв между ними. Минимальная продолжительность цикла — 14 дней. Обычно цитостатики вводятся в первые 1–3 дня цикла, оставшиеся дни организм «отдыхает». Эта передышка нужна телу для того, чтобы построить новые здоровые клетки — в первую очередь клетки крови — и восстановить силы перед следующим введением химиопрепарата. Перед каждым циклом пациенты сдают анализы крови (общий и биохимический), а врачи оценивают побочные эффекты, которые были зафиксированы. Если организм достаточно восстановился, начинается следующий цикл лечения, если нет — он откладывается на несколько дней (схема 1).
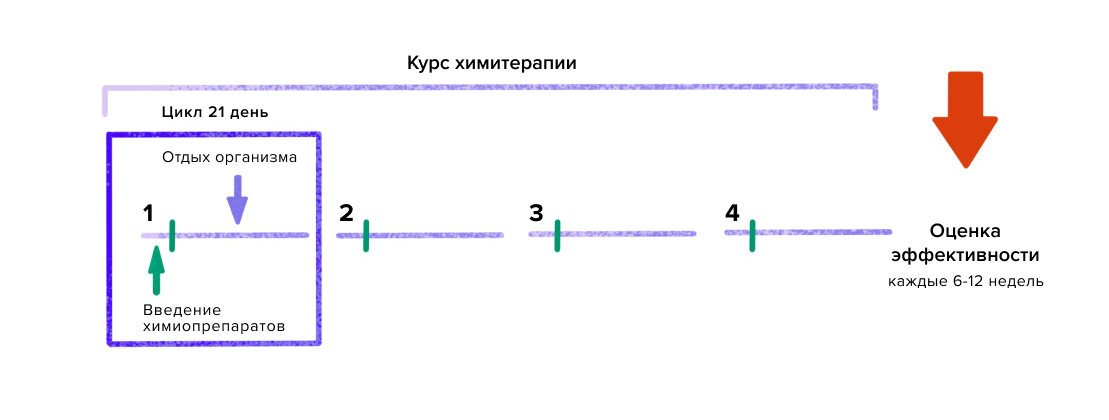
Схема 1
Почему проводится несколько циклов химиотерапии? Одного цикла введения химиопрепаратов обычно недостаточно для того, чтобы уничтожить все опухолевые клетки. Кроме того, чувствительность злокачественных опухолей к химиотерапии может быть разной, а потому врачи не могут заранее сказать, сколько циклов понадобится. Каждые 6–12 недель специалисты обследуют пациента (УЗИ, КТ, МРТ, эндоскопия и т.д.) и оценивают эффективность проводимого лечения. Если опухоль хорошо «отвечает» на химиотерапию, то курс длится столько, сколько прописано в клинических рекомендациях. Если ответ недостаточен, то врач вносит изменения в лечение: увеличивает дозировку или заменяет используемые препараты.
С учетом того, что продолжительность цикла составляет минимум 3 недели, а самих циклов может быть от 4 до 8, продолжительность химиотерапевтического лечения в среднем составляет 3–6 месяцев.
Химиотерапия не всегда хорошо переносится пациентами из-за ряда побочных эффектов: тошноты, слабости, проблем с пищеварением и др. Для борьбы с ними, психологической и физической реабилитации человека параллельно с противоопухолевым лечением проводится поддерживающая терапия. Пациенты, которые прошли химиотерапию и вошли в ремиссию, могут рассчитывать на реабилитацию в условиях санатория.
Таргетная терапия
Это довольно новый вид противоопухолевой терапии, который успешно используется для лечения распространенных форм немелкоклеточного рака легкого, меланомы, рака печени и рака молочной железы, а также других новообразований. Таргетные препараты действуют более избирательно, чем традиционная химиотерапия, — они атакуют лишь определенные молекулярные мишени злокачественных клеток, отвечающие за рост опухоли. На здоровые клетки эти препараты воздействуют в значительно меньшей степени, чем химиотерапия. Их назначают только когда генетическое или гистологическое исследование опухоли показало, что в клетках есть мутации, на которые может воздействовать таргетный препарат.
При этом таргетные средства чаще всего не обладают прямым цитотоксическим действием (то есть не убивают раковые клетки напрямую). Связываясь с мишенью на опухолевой клетке, они лишь тормозят процесс ее деления, тем самым сдерживая рост опухоли и переводя онкозаболевание в статус хронического, протекающего месяцами и годами. Как и любые другие лекарства, таргетные препараты не остаются в организме «навсегда», со временем они выводятся. Для того чтобы «заблокированные» механизмы деления злокачественных клеток не активизировались вновь, лекарственные средства принимают с определенной периодичностью. Таблетированные препараты обычно принимают ежедневно, средства для внутривенного применения вводят раз в 2–3 недели.
Нередко у пациентов возникает желание перестать «глотать таблетки», как только их состояние улучшается. Этого делать нельзя ни в коем случае: принимать таргетные препараты необходимо до тех пор, пока они сохраняют свою эффективность, то есть месяцами, а иногда и годами. Отменить лечение может только врач.
Таргетная терапия обычно переносится пациентами легче традиционной химиотерапии. Но даже при ее использовании могут развиваться нежелательные реакции, такие как сыпь, повышение давления, появление белка в моче, диарея и некоторые другие. Чаще всего они не требуют отмены лечения, при необходимости врач может назначить лекарства, снижающие выраженность нежелательных явлений.

Иммунотерапия
Наряду с таргетной терапией это один из самых современных подходов в терапии рака. В ее основе лежит блокирование компонентов иммунных механизмов, делающих опухолевые клетки невидимыми для иммунной системы. Проще говоря, препараты этой группы позволяют иммунной системе увидеть злокачественные клетки и уничтожить их. Иммунотерапия применяется при лечении различных стадий немелкоклеточного рака легкого, меланомы, злокачественных новообразований мочевого пузыря, почки и желудка и других органов.
Иммунотерапия проводится длительно, как и таргетная. Так, при немелкоклеточном раке легкого и меланоме она может продолжаться до 2 лет (препарат вводится 1 раз в 3 недели)2, 3. При прогрессировании заболевания или развитии тяжелых нежелательных явлений курс лечения может быть прекращен досрочно1, 3.
Такое длительное использование иммунотерапевтических препаратов, как и в случае с таргетными, связано с выведением их из организма и ослаблением блокирующего эффекта. Нельзя исключить того, что режимы дозирования и рекомендации по продолжительности в ближайшее время изменятся, так как появятся новые клинические данные.
Источники
- Трякин А. А., Бесова Н. С., Волков Н. М. и др. Практические рекомендации по общим принципам проведения противоопухолевой лекарственной терапии. Злокачественные опухоли : Практические рекомендации RUSSCO #3s2, 2021 (том 11).01. DOI: 10.18027/2224-5057-2021-11-3s2-01. [Электронный ресурс] URL: https://www.rosoncoweb.ru/standarts/RUSSCO/2021/2021-01.pdf (дата обращения: 16.10.2022).
- Лактионов К. К., Артамонова Е. В., Бредер В. В. и др. Практические рекомендации по лекарственному лечению немелкоклеточного рака легкого. Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2022 (том 12). 41–59. [Электронный ресурс] URL: https://rosoncoweb.ru/standarts/RUSSCO/2022/2022-02.pdf (дата обращения: 17.10.2022).
- Строяковский Д. Л., Абрамов М. Е., Демидов Л. В. и др. Практические рекомендации по лекарственному лечению меланомы кожи. Злокачественные опухоли : Практические рекомендации RUSSCO #3s2, 2021 (том 11): 16. DOI: 10.18027/2224-5057-2021-11-3s2-16. [Электронный ресурс] URL: https://rosoncoweb.ru/standarts/RUSSCO/2021/2021-16.pdf (дата обращения: 17.10.2022).
- Реутова Е.В., Лактионов К.П., Ардзинба М.С. Таргетная терапия больных немелкоклеточным раком легкого: наиболее частые осложнения и принципы их коррекции. Российский онкологический журнал. 2017;22(6):300–306.
- Осложнения иммунотерапии и их профилактика. ФГБУ «НИИ Онкологии им. Петрова». (Электронный ресурс). https://www.niioncologii.ru/highlights/index?id=638 (дата обращения: 17.10.2022).
M-RU-00008510 Декабрь 2022

