Почему возможна резекция печени
Печень — уникальный орган, обладающий способностью к самовосстановлению (регенерации) после травмы или хирургического вмешательства с удалением части органа1,2,3.
Установлено, что удаление 4/5 объема печени не приводит к серьезным функциональным нарушениям в организме, а уже через два месяца ее первоначальный объем восстанавливается. Скорость регенерации даже после обширных операций, когда удаляется большая часть органа, может составлять до 50 граммов в сутки4.
Хорошая способность печени к самовосстановлению позволяет удалить довольно большую ее часть при патологии, в частности при злокачественных новообразованиях.
При резекции печени хирург удаляет не только измененную, но и часть окружающей здоровой ткани, а также ближайшие лимфатические узлы1.
Кому показана резекция
Резекцию могут проводить пациентам со следующими заболеваниями:
- первичные опухоли печени: гепатоцеллюлярная карцинома, внутрипеченочная холангиокарцинома и другие2,5;
- метастазы других опухолей: чаще резекцию печени проводят при метастазах колоректального рака, нейроэндокринных опухолей, некоторых других образованиях6.
Для того чтобы понять, нужна ли резекция, врач оценивает размер и расположение опухоли, количество очагов, состояние печени, наличие метастазов в других органах.
Резекцию печени проводят, если нет отдаленных метастазов, а также в случаях, когда размеры опухоли позволяют удалить ее без риска развития печеночной недостаточности2.
Как проводят резекцию печени
В зависимости от того, какую часть печени удаляют, различают несколько видов операций8:

Гемигепатэктомия
Удаление доли печени
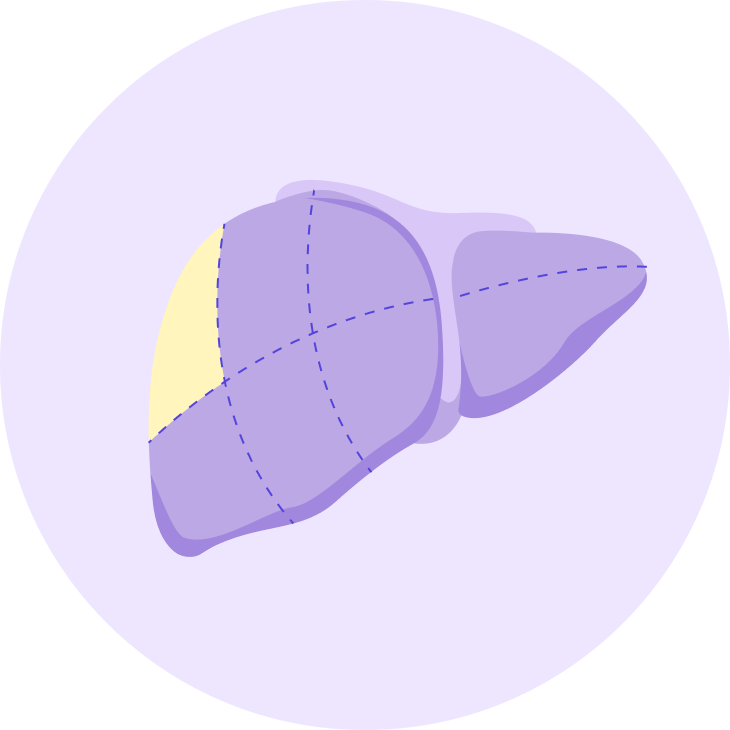
Сегментэктомия
Удаление какого-то одного сегмента печени
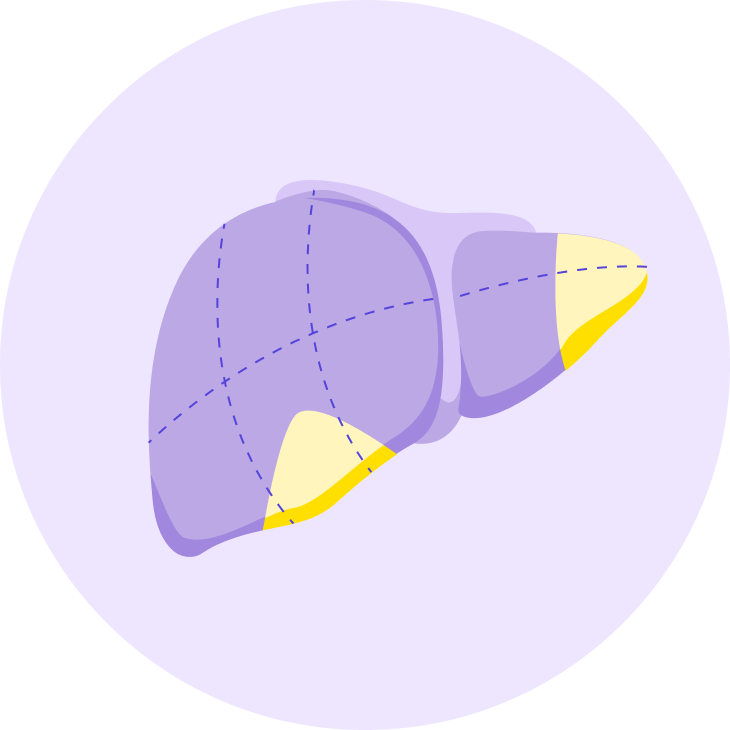
Атипичные резекции
Удаление части сегмента или нескольких частей не в их анатомических границах. Чаще всего этот вариант используют при удалении метастазов.
В большинстве случаев резекцию печени проводят через большой разрез, обеспечивающий доступ к пораженным участкам печени. После такой операции остается довольно существенный рубец. В некоторых случаях возможно выполнение операции лапароскопическим способом, когда хирургическое вмешательство проводится через небольшие разрезы на передней брюшной стенке8.
Независимо от метода резекцию печени проводят под общей анестезией. Это технически сложная операция. В печени много сосудов, и она может сильно кровоточить, поэтому хирург должен владеть навыками, позволяющими минимизировать повреждение сосудов и останавливать кровотечение.
Подготовка к операции
Как и к любому оперативному вмешательству, к резекции печени пациента тщательно готовят. Подготовка включает несколько этапов, среди которых2:
- оценка состояния сердца, легких, проведение анализов крови;
- коррекция сопутствующих заболеваний; чтобы минимизировать риск осложнений, важно контролировать хронические патологии, такие как артериальная гипертензия, сахарный диабет и так далее;
- отмена ряда лекарственных препаратов.
Иногда перед резекцией целесообразно проводить лучевую или химиотерапию, чтобы уменьшить размер опухоли и упростить операцию, а также увеличить ее эффективность2,6.
Конкретные рекомендации, в том числе период, в течение которого необходимо отказаться от приема пищи и воды, врач выдает накануне операции.
Чего ждать после резекции
Первые несколько суток после операции пациент находится в отделении реанимации. После того как самые сложные первые дни миновали, пациента переводят в хирургическое отделение. Начиная со 2–3-го дня, вводят питание.
В зависимости от масштаба операции и общего состояния пациент может находиться в хирургическом отделении от 5 до 14 дней. При осложнениях может потребоваться более длительное лечение в стационаре. В это время пациенту перевязывают рану и делают анализы крови, чтобы оценить функцию печени и состояние в целом.
Как правило, после операции устанавливают дренаж — специальную трубку, по которой из брюшной полости выводится жидкость. Врач ежедневно оценивает количество отделяемого и принимает решение, можно убрать дренаж или нет. К моменту выписки дренаж обычно удаляют.
Послеоперационные осложнения
Риски осложнений при резекции печени зависят от объема операции, функции печени и состояния пациента.
Наиболее распространенные осложнения9,10,11:
- кровотечение во время и после операции;
- нарушения, связанные с нарушением свертывания крови, — тромбозы вен нижних конечностей и артерий легких;
- желчеистечение;
- печеночная недостаточность;
- асцит (скопление свободной жидкости в брюшной полости) и другие.
Возможны и осложнения, связанные с сопутствующими заболеваниями пациента, такие как пневмония, инфекции мочевых путей и другие.
О развитии осложнений могут свидетельствовать следующие признаки:
- повышение температуры тела;
- из послеоперационной раны выделяется гной;
- изменение цвета кожи или слизистых оболочек, наружных оболочек глаз;
- отечность ног, особенно если она возникает резко и с одной стороны;
- внезапное появление одышки;
- появление или усиление болей, особенно в правом подреберье.

Питание после резекции печени
Обычно в первый день после операции пациенту могут рекомендовать только пить воду в небольшом количестве. Постепенно, начиная со 2–3-го дня после операции, при отсутствии каких-либо осложнений, вводят питание и расширяют рацион. Как правило, через несколько недель после операции пациент возвращается к привычному приему пищи.
Как ухаживать за раной
Уход за раной зависит от того, какой разрез был сделан во время операции. Если проводилась лапароскопическая операция, разрезы почти не требуют ухода — через несколько дней их уже прекращают обрабатывать.
Если же был проведен большой разрез, необходимы ежедневные перевязки с обработкой раны антисептиками. Обычно швы снимают через 10–14 дней после операции. После этого в большинстве ситуаций специального ухода за раной не требуется.
При покраснении кожи вокруг операционной раны, болезненности при касании, а также появлении выделений из нее следует незамедлительно обратиться к хирургу.
Обычно уже через несколько дней после операции можно принимать душ. При этом с областью разреза нужно обращаться деликатно, не тереть ее мочалкой и т. д.

Требуется ли дополнительное лечение
После операции врач может назначить химиотерапию или другие варианты системного лечения. Решение в каждом конкретном случае индивидуально и зависит от диагноза, распространенности болезни, общего состояния и сопутствующих заболеваний пациента, а также от результатов гистологического исследования2.
Другие методы лечения рака печени
В некоторых случаях могут применяться локальные методы терапии. Так, пациентам с размерами опухоли не более 2 сантиметров в диаметре и невозможностью проведения резекции могут рекомендовать аблацию злокачественного очага2. Так называют методику прямого направленного разрушения ткани опухоли за счет воздействия на нее термическим, химическим или электрохимическим воздействием. К термическим видам аблации относят лазерную, микроволновую, радиочастотную, ультразвуковую — при этом происходит разрушение опухоли высокими температурами, а также криодеструкцию, когда на нее воздействуют очень низкой температурой12.
Аблацию (в литературе встречается и термин «абляция») проводят разными способами в зависимости от размера, расположения и формы опухоли. Самые распространенные техники — воздействие радиочастотным током и микроволновым излучением2,7.
Заключение
Резекция печени — сложная операция, при которой могут удалять различный объем ткани печени: от небольшого участка до ⅔ всего органа. В ряде случаев это основной метод лечения, однако при большом размере образования, а также метастазах некоторых злокачественных опухолей резекция печени не позволяет справиться с болезнью.
Решение о целесообразности резекции принимает онкологический консилиум с учетом анамнеза, истории болезни, результатов обследований и состояния пациента.
M-RU-00010175 апрель 2023
Источники
- Orcutt S. T., Anaya D. A. Liver resection and su
rgical strategies for management of primary liver cancer //Cancer Control.2018;25(1):1073274817744621. - Рак печени (гепатоцеллюлярный). Клинические рекомендации. Москва, 2022. – 77 с.
- Mao S. A., Glorioso J. M., Nyberg S. L. Liver regeneration //Translational Research. 2014;163(4):352-362.
- Косых А. А. Роль клеточных и межклеточных взаимодействий в механизмах регенерации печени // Вятский медицинский вестник, 2006. № 1. С. 79-86.5.
- Рак желчевыводящей системы. Москва, 2020. – 48 с.
- Кокудо Н., Кавагучи Й. Резекция печени при метастатических опухолях (лекция) //Анналы хирургической гепатологии, 2012. Т. 17. № 3. С. 40-44.
- Горчаков С. В. Современные подходы к лечению больных колоректальным раком с метастазами в печень: обзор литературы // Вестник Санкт-Петербургского университета. Медицина, 2015. № 3. С. 55-68.
- Aragon R. J., Solomon N. L. Techniques of hepatic resection //Journal of gastrointestinal oncology. 2012;3(1):28.
- Nguyen K. T., Geller D. A. Laparoscopic liver resection — current update. Surg Clin North Am. 2010;90:749-760.
- Masayuki I. et al. Comprehensive review of post-liver resection surgical complications and a new universal classification and grading system //World journal of hepatology.2014;6(10):745.
- Jin S. et al. Management of post-hepatectomy complications //World journal of gastroenterology: WJG. 2013;19(44):7983.
- Долгушин Б. И., Косырев В. Ю., Рампрабанант С. Радиочастотная аблация в онкологии. Практическая онкология. 2007; 8(4): 219–227.

