В Сети достаточно много материалов о жизни людей с полностью или частично удаленным из-за опухоли легким. Но чаще рассказывают о том, что произойдет через месяцы и годы после операции. А чего ожидать сразу после нее? Будет ли больно, как принимать пищу, посещать туалет, каких осложнений опасаться, когда выпишут домой? Неизвестность всегда тревожит, так что давайте пройдемся по всем этапам — от операции до выписки из больницы.
Операция при раке легкого
Удаление доли легкого (лобэктомия) — стандартная и наиболее часто выполняемая операция при раке легкого (РЛ). Несколько реже врачи удаляют две доли (билобэктомия) или весь орган (пневмонэктомия). Во всех случаях легочную ткань иссекают единым блоком вместе с лимфатическими узлами средостения (комплекс органов между правой и левой плевральными полостями) и окружающей его жировой клетчаткой, где потенциально могут «затаиться» опухолевые клетки1,2.
Операция может быть выполнена открыто, т. е. через разрез (наиболее распространенный вариант), либо через несколько небольших разрезов/проколов в грудной стенке (VATS и RATS; торакоскопическая операция).
Об операциях по поводу РЛ и вариантах их выполнения мы подробно рассказывали здесь.
Пробуждение от наркоза
Вы пришли в себя после операции: над вами белый потолок, сигналят аппараты, а мимо, словно и не обращая на вас внимания, ходят медики. Вы в палате реанимации и интенсивной терапии.
Главной, а часто и единственной причиной беспокойства после пробуждения бывает не боль в области послеоперационной раны, а трубка в дыхательном горле (трахее), которая очень сильно мешает. Ее устанавливают в трахею непосредственно перед началом операции, через специальный контур она соединена с аппаратом искусственной вентиляции легких. Последний «дышал» за вас во время операции и делает это какое-то время после.
Придя в себя и обнаружив выходящую изо рта трубку, не паникуйте и ни в коем случае не пытайтесь ее выдернуть. Трубку удалят, как только вы сможете полноценно дышать самостоятельно. Обычно это вопрос нескольких часов. А значит, надо успокоиться, продолжать глубоко дышать и ожидать решения врача.
Старайтесь выполнять все команды медицинского персонала. Это сделает ваше пребывание в отделении реанимации максимально комфортным и недолгим.
Как минимум в первый день после операции вы будете находиться в палате интенсивной терапии под постоянным наблюдением медиков, прежде всего врача-реаниматолога и хирурга. В первые часы после операции вам прямо в кровати сделают рентгеновский снимок грудной клетки.
Вы сразу заметите несколько выходящих из тела катетеров и трубок, а также большое количество медицинских приборов вокруг кровати.
Не пытайтесь ничего отсоединить самостоятельно и не делайте резких движений. Все эти трубки в первое время после операции необходимы.
Для чего нужны катетеры и приспособления
Каждый катетер или дренаж имеет свое предназначение.
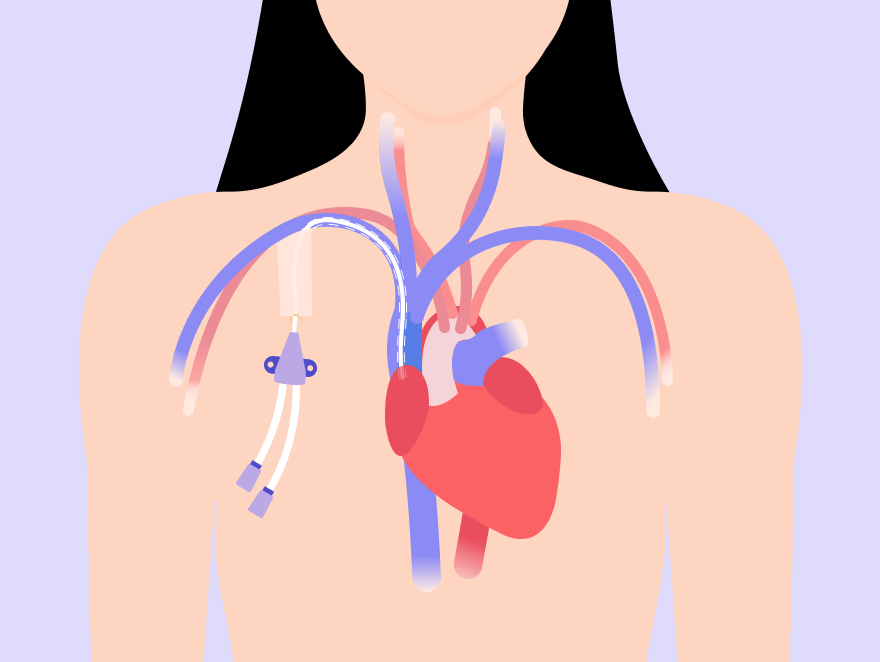
Рисунок 1. Центральный венозный катетер
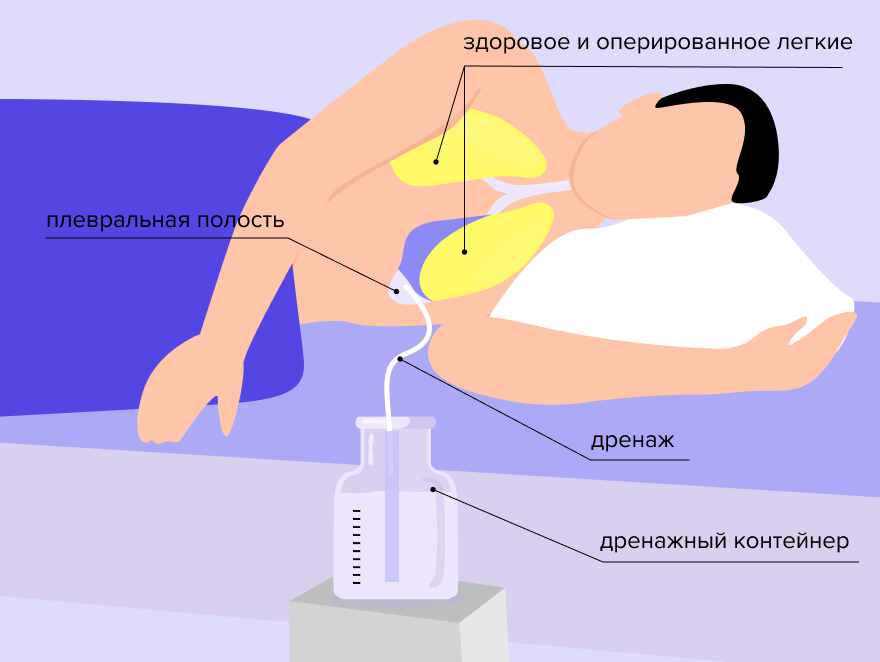
Рисунок 2. Дренирование после операции1
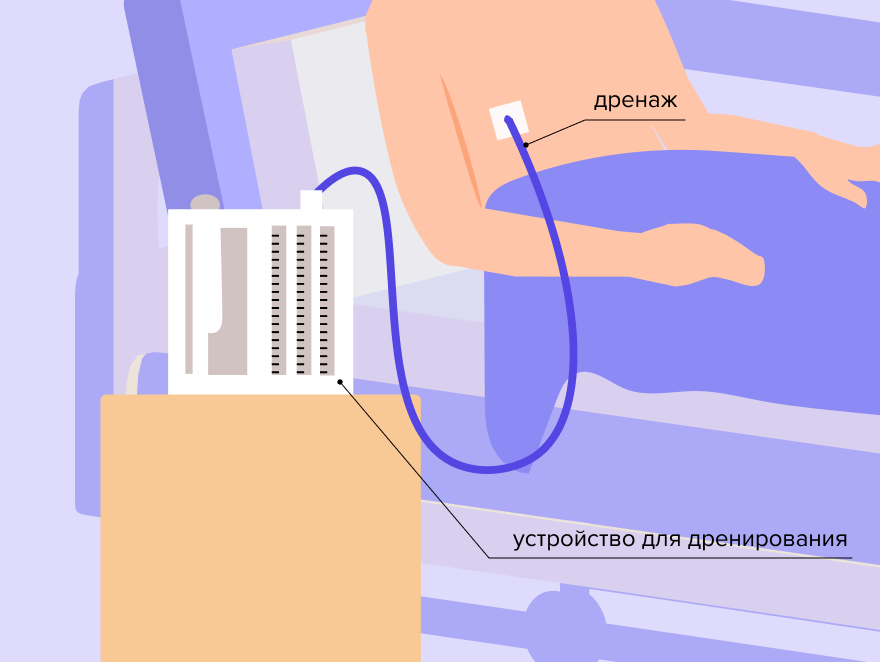
Рисунок 3. Дренирование после операции1
Многие пациенты, придя в себя после наркоза, просят дать им утку или сводить в туалет, хотя у них установлен мочевой катетер. Это обманчивое чувство врачи называют ложным позывом на мочеиспускание. Он связан с раздражением слизистой мочевым катетером. В таком случае не надо беспокоиться: моча по трубке пассивно оттекает в мочеприемник.
Центральный венозный катетер
Ставят обычно на 4–6 дней. Он представляет собой небольшую гибкую трубку, выходящую из шеи либо чуть ниже ключицы. По нему в организм вводят растворы и лекарственные вещества, благодаря этому нет необходимости каждый раз делать внутривенные инъекции.
Артериальный катетер
(выходящая из запястья эластичная трубка) позволяет врачам следить за давлением во время и после операции.
Мочевой катетер
Через мочевой катетер, как несложно догадаться, моча выводится при операции и некоторое время после нее. Если все нормально, трубку удаляют на вторые сутки.
Эпидуральный катетер
Эпидуральный катетер, выходящий из зоны между лопаток, используют для анестезии при операции. Им могут пользоваться для обезболивания и еще несколько дней после, быстро и эффективно блокируя болевые импульсы на уровне спинного мозга. Так что постарайтесь, чтобы он не выпал, когда ворочаетесь в кровати.
Дренажи
Специальные силиконовые трубки диаметром около 1 см — хирурги устанавливают в рану во время операции. По ним после операции оттекают кровь, сукровица, серозное отделяемое, лимфа, которые образуются в результате нарушения целостности тканей. Очень важно, чтобы эти биологические жидкости не скапливались там. В норме по мере заживления раны отделяемого становится все меньше, и дренажи удаляют. Если по ним стало отходить большое количество крови или воздуха — возникла проблема, которая может потребовать повторной операции, поэтому объем обычно замеряют и заносят в историю болезни.
Пульсоксиметр
Наконец, на пальце может находиться пульсоксиметр для определения уровня кислорода в крови, а на плече — манжета тонометра для измерения давления. Информация от них подается на стоящий рядом с вами монитор.
Все дренажи и катетеры обычно снимают через три-четыре дня после операции. Самостоятельно сливать их содержимое не нужно — это задача медперсонала.
Как выглядит рана после операции на легком
После операции место разреза укрыто стерильной повязкой. Перевязку и обработку швов в первое время проводят не меньше раза в день либо чаще, по мере необходимости. После открытой операции (наиболее частый вариант) сбоку на грудной клетке появляется послеоперационная рана (15–20 см длиной), идущая по ходу ребер (рис. 4). Если операцию проводили торакоскопически (VATS), то на грудной стенке будут три небольших разреза, прикрытых стерильными наклейками6.
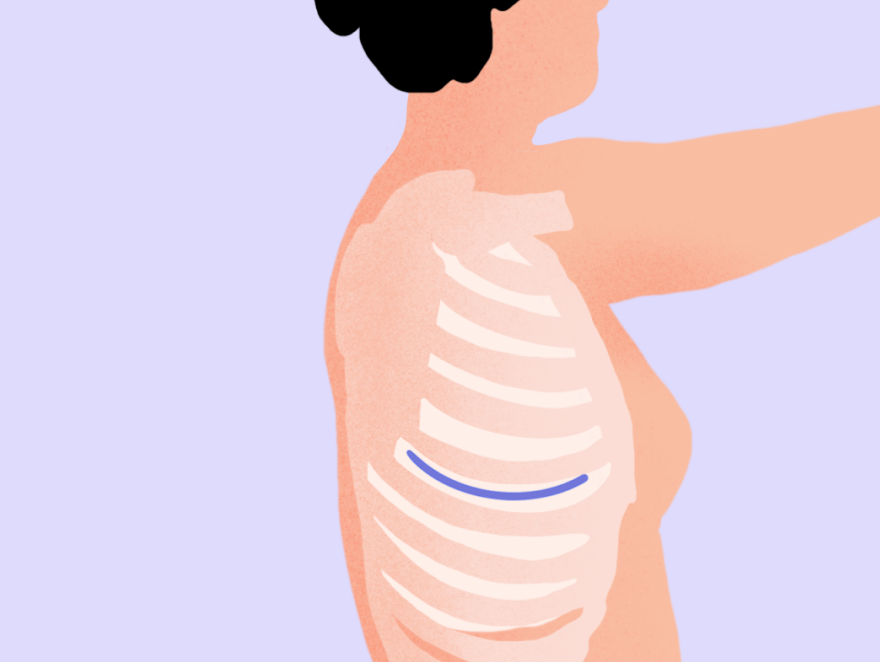
Рисунок 4. Вариант послеоперационной раны
Также из грудной клетки через небольшие разрезы выходят дренажи. Они подшиты к коже для более прочной фиксации. При их удалении врач обычно затягивает шов, которым они были подшиты, чтобы в плевральную полость не попал воздух.
Если кожа зашита одиночными швами или с помощью кожных скоб, то их удаляют на 10–14-е сутки уже в поликлинике по месту жительства. Внутрикожный шов удалять не нужно.
Боль после операции на легком
Удаление части легкого — это хирургическая травма. Умеренная боль в области послеоперационной раны — это совершенно нормально. Важно адекватно купировать боль после операции, ведь от этого зависит качество и скорость восстановления человека. Для решения этой проблемы в арсенале врачей есть достаточное количество препаратов1. К ним относятся наркотические и ненаркотические обезболивающие. Первые гораздо сильнее, но «наркоманом» они вас не сделают — медики следят за этим очень строго. Вторые не такие сильные, зато их можно использовать достаточно долго (7–10 дней)3,6.
Эпидуральная анестезия
Если во время операции проводили эпидуральную анестезию, то через уже упомянутый выше эпидуральный катетер вам для обезболивания могут подавать анестетик еще два-четыре дня. Это помогает уменьшить дозы более тяжелых препаратов. Иногда пациенту самому позволяют посредством обычной кнопки контролировать дозу поступающих в кровь обезболивающих — конечно, в разумных пределах3,6.
При возникновении сильных болевых ощущений, необходимо сообщить об этом врачу или медицинской сестре. Терпеть сильную боль не нужно! Адекватное обезболивание обеспечит быстрое восстановление и снизит частоту осложнений.
Когда можно есть и пить
Как только вы окончательно проснетесь, а трубку из дыхательного горла удалят, захочется пить из-за сухости во рту. Медсестра даст вам поильник с водой. Пейте небольшими глотками и немного.
Через несколько часов после удаления трубки вам уже можно будет поесть. В первые пару дней нужно соблюдать легкую диету, постепенно вы вернетесь к своему обычному рациону6,8.
В первые дни после операции (до появления нормального стула) не стоит есть пищу, усиливающую газообразование: молочные продукты и мучные изделия, грибы, многие овощи и фрукты.
Через какое время после операции на легком можно вставать
Сегодня уже не принято лежать в больнице после операции неделями и месяцами. Доказано: чем раньше вы начнете двигаться, тем меньше будет осложнений и тем быстрее вас выпишут1.
Конечно, в первые часы после операции никто не будет заставлять вас выполнять какие-то упражнения. Однако уже через 8–12 часов вам помогут присесть в кровати6. Это порой сложно и болезненно, но так и должно быть в первые сутки после операции.
На следующий день вы уже начнете вставать и ходить около кровати. На второй-третий можно передвигаться по палате и коридору. Параллельно с этим доктор предложит дыхательную гимнастику. Придется понадувать резиновые шары, подуть в трубочку. С каждым днем сил будет становиться все больше, и эти упражнения перестанут вызывать какие-то сложности6.
Примерно с 4–5-го дня после операции вы начнете заниматься с реабилитологом. Примерный комплекс упражнений вы можете посмотреть здесь.
Выполнение комплекса упражнения перед операцией существенно облегчает течение послеоперационного периода!
Как ходить в туалет
Обычно в первые сутки после операции мочеиспускание происходит через мочевой катетер. После его удаления вы можете мочиться обычным способом в утку или в унитаз.
Стула после операции может не быть 3–5 дней.
Пугаться этого не стоит. Сказываются подготовка кишечника перед операцией (клизмы), ограниченное питание в первые пару суток после пробуждения и прием обезболивающих препаратов3,5.
Какие осложнения возможны после операции на легком
Операция на легком — серьезное вмешательство, которое связано с риском развития осложнений. По разным данным, осложнения могут наблюдаться у 30–60% пациентов1—3.
В первую неделю после операции могут возникнуть различные осложнения. Назовем лишь наиболее опасные.
Кровотечения
Раннее и самое грозное осложнение — как правило, в первые часы или сутки после операции. Его можно определить по обильному выделению крови через дренажи в грудной полости. В большинстве случаев требует повторной операции — ревизии.
Негерметичность швов паренхимы легкого
Развивается, когда воздух из легкого попадает в плевральную полость. Требуется установка дренажа, чтобы воздух из плевральной полости выходил наружу и не сдавливал легкое. Повторная операция требуется в редких случаях9,10.
Пневмония
Больной в лежачем положении порой плохо отхаркивает мокроту, из-за чего в легком появляются недостаточно проветриваемые участки. Они могут стать зоной развития застойной пневмонии — опасного воспалительного процесса3. Вот почему сегодня принято пациентов приучать к ранней двигательной активности после операции, а также к дыхательной гимнастике. Эффективен и вибрационный массаж.
Аритмия, инфаркт миокарда
У пациентов, имеющих проблемы с сердцем, операция по удалению части/целого легкого в редких случаях может спровоцировать аритмию разной степени выраженности или инфаркт миокарда3,12.
Тромбоэмболия легочной артерии
Лежачий режим и низкая физическая активность после операции замедляют кровоток в ногах. А к этому прибавляется еще и естественная реакция организма на кровопотерю при операции — повышенная свертываемость крови. Эти факторы в редких случаях могут вызвать тромбы в венах ног. Такой тромб способен оторваться и пойти выше — к легким, став причиной тромбоэмболии легочной артерии (ТЭЛА). Опять-таки для ее предупреждения пациентов приучают более активно двигаться после операции, использовать компрессионный трикотаж в виде чулок или бинтов, назначают и лекарства-антикоагулянты3,11.
«Когда меня выпишут домой?»
Это самый частый вопрос, который задают пациенты своему доктору после выхода из наркоза.
Продолжительность нахождения в больнице строго индивидуальна и зависит от состояния пациента, типа операции (открытая или торакоскопическая) и течения послеоперационного периода. В среднем после открытой операции по удалению части легкого домой выписывают через 7–8 дней. Если операцию выполняли торакоскопически, т. е. через небольшие разрезы и проколы, это может произойти еще раньше — через 4–5 дней3,6,7.
Какие бы эмоции ни вызывало у вас нахождение в больнице, не забывайте, что время бежит очень быстро и уже скоро вы вернетесь домой. А пока выполняйте все предписания врача, отдыхайте, набирайтесь сил, смотрите любимые фильмы или читайте электронные книги, поднимающие настроение. Хорошие эмоции в вашем положении — тоже лекарство, причем без всяких побочек.
Предреабилитация сокращает нахождение в больнице1.
День выписки
При выписке вам отдадут выписной эпикриз, в котором будут указаны:
- все проведенные анализы и исследования;
- название выполненной операции;
- лекарственные препараты, которые необходимо принимать;
- рекомендации по физической активности и наблюдению.
Ознакомьтесь с выписным эпикризом и при необходимости задайте вопросы лечащему врачу.
Домой лучше отправляться в сопровождении родных или друзей. Вероятно, в течение нескольких недель, а может быть, и месяцев после операции вы будете чувствовать усталость.
Чтобы побороть это ощущение, врачи рекомендуют придерживаться следующих правил:
- как можно меньше времени проводить в сидячем и лежачем положении;
- больше ходить по дому, ежедневно увеличивая нагрузки;
- в первые месяц-полтора каждый день выполнять комплекс предложенных упражнений.
К своему обычному ритму жизни вы сможете вернуться в среднем через 6–12 недель после открытой операции и через 4–8 недель после торакоскопической3,7.
При появлении каких-либо проблем, вопросов или новых симптомов (одышка, перебои в работе сердца, температура выше 38 °С и др.) свяжитесь со своим врачом или специализированной медсестрой8. И не забывайте посещать врача-онколога!
Информация в данной статье не заменяет консультацию специалиста здравоохранения. Обратитесь к лечащему врачу!
M-RU-00012563 Июль 2023
Источники
- Клинические рекомендации МЗ РФ «Злокачественное новообразование бронхов и легкого», 2022. (Электронный ресурс). URL: https://cr.minzdrav.gov.ru/schema/30_4 (дата обращения — 22.06.2023).
- Сайт Cancer Research UK. Types of surgery. (Электронный ресурс). URL: https://www.cancerresearchuk.org/about-cancer/lung-cancer/treatment/surgery/types (дата обращения — 22.06.2023).
- Официальный сайт The Society of thoracic surgeons. The Patient Guide to Heart, Lung, and Esophageal Surgery. (Электронный ресурс). URL:https://ctsurgerypatients.org/before-during-and-after-surgery/after-lung-cancer-surgery (дата обращения — 23.06.2023).
- Cerfolio R.J., Bryant A.S. The management of chest tubes after pulmonary resection. Thoracic Surgery Clinics. 2010 Aug;20(3):399–405. DOI: 10.1016/j.thorsurg. 2010.04.001. (Электронный ресурс). URL: https://europepmc.org/article/med/20619231 (дата обращения — 23.06.2023).
- Официальный сайт Irish Cancer Society. After surgery. (Электронный ресурс). URL:https://www.cancer.ie/cancer-information-and-support/cancer-information/cancer-treatments-and-side-effects/surgery/after-surgery (дата обращения — 23.06.2023).
- Сайт Cancer Research UK. After lung cancer surgery. (Электронный ресурс). URL:https://www.cancerresearchuk.org/about-cancer/lung-cancer/treatment/surgery/after-surgery (дата обращения — 23.06.2023).
- Официальный сайт Cancer Council NSW. Surgery for lung cancer. (Электронный ресурс). URL:https://www.cancercouncil.com.au/lung-cancer/treatment/surgery/ (дата обращения — 23.06.2023).
- Официальный сайт Memorial Sloan Kettering Cancer Center. What to Expect After Your Thoracic Surgery. (Электронный ресурс). URL: https://www.mskcc.org/cancer-care/patient-education/after-your-thoracic-surgery (дата обращения — 23.06.2023).
- Воскресенский О.В., Гасанов А.М., Тарабрин Е.А. Послеоперационная негерметичность легкого у пациентов со спонтанным пневмотораксом. Хирургия. Журнал им. Н.И. Пирогова. 2016;(8):18‑24. https://doi.org/10.17116/hirurgia2016818-24. (Электронный ресурс). URL: https://www.mediasphera.ru/issues/khirurgiya-zhurnal-im-n-i-pirogova/2016/8/1002312072016081018 (дата обращения — 23.06.2023).
- Багров В.А., Рябов А.Б., Пикин О.В. и др. Осложнения после торакоскопической лобэктомии у больных со злокачественными опухолями легких. Онкология. Журнал им. П.А. Герцена. 2018;7(4):26‑33.https://doi.org/10.17116/onkolog20187426. (Электронный ресурс). URL: https://www.mediasphera.ru/issues/onkologiya-zhurnal-im-p-a-gertsena/2018/4/12305218X2018041026 (дата обращения — 23.06.2023)
. - Muehling B.M., Halter G.L., Schelzig H. et al., Reduction of postoperative pulmonary complications after lung surgery using a fast track clinical pathway, European Journal of Cardio-Thoracic Surgery, Volume 34, Issue 1, July 2008, Pages 174–180, https://doi.org/10.1016/j.ejcts.2008.04.009 (Электронный ресурс). URL: https://academic.oup.com/ejcts/article/34/1/174/353504 (дата обращения — 23.06.2023).
- M. Licker, M. de Perrot, L. Hühn et al., Perioperative mortality and major cardio-pulmonary complications after lung surgery for non-small cell carcinoma, European Journal of Cardio-Thoracic Surgery, Volume 15, Issue 3, March 1999, Pages 314–319, https://doi.org/10.1016/S1010-7940(99)00006-8 (Электронный ресурс). URL: https://academic.oup.com/ejcts/article/15/3/314/455600 (дата обращения — 23.06.2023).




